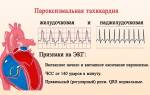
Спонтанный разрыв почки
УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Введение
Нетравматический разрыв почки, иными словами, спонтанный разрыв почки, в отличие от травматических разрывов встречается гораздо реже и во многих случаях представляет диагностическую сложность [1-3]. В мировой литературе за прошедшие полтора столетия после выделения спонтанного разрыва почки в виде самостоятельной патологии опубликовано свыше 1000 наблюдений самопроизвольного разрыва почки. Вместе с тем сравнительно небольшое количество исследований посвящено изучению механизмов возникновения, диагностике и лечению спонтанного разрыва почки. Основной причиной такой ситуации является редкость возникновения данной патологии. Спонтанный разрыв почки может быть осложнением новообразований почек, гидронефроза, кист почек, наблюдается при узелковом периартериите, остром пиелонефрите, мочекаменной болезни, аневризме артерий почки, гранулематозе Вегенера, инфаркте почки, геморрагической лихорадке с почечным синдромом и т.д. Возможно возникновение спонтанного разрыва почки в ряде предрасполагающих состояний, таких как беременность, роды. В редких случаях спонтанный разрыв почки может возникнуть в неизмененной почке. В свою очередь спонтанный разрыв почки входят в гораздо большее семейство патологических состояний, объединяемых в отечественной и зарубежной литературе под общим названием «спонтанные периренальные кровотечения». Причинами спонтанных периренальных кровотечений могут быть также болезни крови (лейкемия, гемофилия и т.д.), прием антикоагулянтов, разрыв надпочечника, опухоли надпочечника, аневризмы аорты и т.д. [4].
Обзорные работы, обобщающие описанные в литературе случаи с 1933 по 2002 г. [5-8], включают 448 единиц наблюдения. Основными этиологическими причинами возникновения спонтанных периренальных кровотечений являются опухоли, встречающиеся, по данным разных авторов, с частотой от 57 до 63% (из них доброкачественные 24-33% и злокачественные 30-33%). С чуть меньшей частотой возникновения причинами спонтанного разрыва почки служат заболевания сосудов (17-26%, из них узелковый периартериит — 12-13%). Третьей основной причиной являются инфекции (4-10%).
В настоящее время отсутствует единая диагностическая и лечебная тактика для определения спонтанного разрыв почки, тяжести и прогноза данного состояния, несмотря на то, что спонтанный разрыв почки является ургентным состоянием и требует незамедлительных действий. Нередки случаи неправильной диагностики, посмертного установления спонтанного разрыва почки, неоправданной отсрочки хирургического вмешательства. В то же время рост чувствительности таких диагностических методов, как ультразвуковое сканирование, мультиспиральная компьютерная и магнитно-резонансная томография, существенно увеличивает возможности хирурга в плане своевременного и точного установления причины, вызвавшей спонтанный разрыв почки. На основании этих данных в большинстве случаев можно выявить причину, вызвавшую разрыв почки, оценить целесообразность оперативного вмешательства, а также спланировать его объем. Приводим собственное наблюдение, когда на основании комплексного обследования удалось установить диагноз спонтанный разрыв почки и выбрать рациональную тактику лечения.
Клиническое наблюдение
Больная, 46 лет, поступила в Урологическую клинику ММА им. И.М. Сеченова с жалобами на слабость, вялость, быструю утомляемость, боль в поясничной области справа, пальпируемое образование в правой половине живота.
Из анамнеза известно, что 20 дней назад внезапно возникла резкая боль в поясничной области и боковом отделе живота справа, подъем температуры тела до субфебрильных цифр, 5 дней назад появилась тотальная безболевая макрогематурия с бесформенными сгустками. Следует отметить, что в анамнезе отсутствовали прямые или косвенные указания на перенесенную травму, предшествующую физическую нагрузку и какие-либо оперативные вмешательства. Больная консультирована в нашей клинике и госпитализирована для оперативного лечения.
При поступлении состояние удовлетворительное, кожный покров бледный, слегка влажный. Температура тела нормальная на протяжении 4 последних суток. В правом подреберье пальпируется мягкоэластическое объемное образование размером до 110 мм, неподвижное. В анализах крови снижение гемоглобина до 9,3 г/л. В анализах мочи эритроциты покрывают все поле зрения. Цифры артериального давления соответствуют привычным (120/80 мм рт.ст), пульс 80 уд./мин. Со слов больной, показатели гемодинамики с момента начала клинических проявлений оставались стабильными.
При ультразвуковом исследовании в проекции среднего и нижнего сегментов правой почки определяется гиперэхогенное образование до 9 см в диаметре, с четким контуром, целостность которого нарушена. В паранефральной клетчатке вокруг опухоли скопление анэхогенной жидкости в виде гематомы (рис. 1). Левая почка без патологических изменений. Заключение: ультразвуковая картина скорее всего соответствует спонтанному разрыву ангиомиолипомы правой почки.
При мультиспиральной компьютерной томографии правая почка смещена гематомой кпереди и медиально. В среднем и нижнем сегментах почки определяется объемное образование размером 69x82x89 мм с бугристыми контурами, неоднородной структуры, преобладают участки жировой плотности. На фоне жировой ткани определяются участки стромы. В верхних отделах зона высокой плотности (до 73 едН) с неровными контурами размером 50×48 мм — гематома. Капсула образования в нескольких местах четко не прослеживается (разрыв?). При контрастном усилении в периферических отделах определяются мелкие сосуды. Участки стромы в нижних отделах опухоли накапливают контрастный препарат. Паранефральная клетчатка тяжиста, в ней определяются множественные участки уплотнения, ограниченные скопления жидкости, зоны высокой плотности (от 54 до 70 HU). При контрастном усилении плотность этих участков не изменяется. Затеки распространяются кверху до нижнего края печени, книзу вдоль поясничной мышцы до уровня подвздошных сосудов. Сделано заключение, что КТ-картина (рис. 2 а-г) соответствует ангиомиолипоме с кровоизлиянием в новообразование и паранефральную клетчатку.
После выполнения мультиспиральной компьютерной томографии (МСКТ) подтверждено, что клиническая картина обусловлена самопроизвольным разрывом вероятнее всего ангиомиолипомы правой почки с кровоизлиянием в ткань новообразования и паранефральную клетчатку с формированием гематомы. Необходимо определить давность кровоизлияния — имеются ли участки свежих кровоизлияний на фоне состоявшегося кровотечения в паранефральную клетчатку, что может определить показания к экстренной операции. При МР-томографии почек правая почка смещена и ротирована кпереди (прилежит к передней брюшной стенке). В среднем и нижнем ее сегментах определяется объемное образование размером 90x60x75 мм, с неоднородным МР-сигналом (характерным для жировой ткани, крови в подострой стадии). МР-сигнал от паранефральной клетчатки резко негомогенно изменен за счет наличия участков с сигналом, характерным для крови в подострой стадии, отечной клетчатки суммарным размером до 90x75x110 мм. Создается впечатление о разрыве почечной капсулы. МР-картина соответствует объемному образованию, вероятнее ангиомиолипоме, правой почки с кровоизлиянием (в подострой стадии) в образование и паранефральную клетчатку (рис. 3).
Полученные данные позволили исключить наличие свежих разрывов и кровоизлияний и отказаться от экстренного проведения операции, что целесообразно с учетом низкого уровня гемоглобина у больной и планирования органосохраняющей операции. Показания к последней обусловлены предположительно доброкачественной структурой новообразования, молодым возрастом пациентки, а также ее настоятельным желанием сохранить почку. С учетом больших размеров новообразования, наличия гематомы в паранефральной клетчатке, распространяющейся до подвздошных сосудов, не исключена вероятность нефрэктомии, проведение которой допустимо, так как функция противоположной почки сохранна. Спустя 3 дня, в течение которых проводилось переливание крови и ее компонентов (уровень гемоглобина составил 13 г/л), выполнена органосохраняющая операция, возможность осуществления которой окончательно установлена интраоперационно (рис. 4 а-г).
Данное наблюдение еще раз подтверждает, что размеры новообразования не всегда определяют возможность или нереальность осуществления органосохраняющей операции, так как при изучении макропрепарата диаметр опухоли составил 100 мм (рис. 5).
Обсуждение
До внедрения методов ультразвуковой диагностики приблизительно 25% случаев ангиомиолипомы почки манифестировало внезапным приступом боли в боку или в животе после спонтанного разрыва и последующего периренального кровотечения. В настоящее время выработаны критерии ультразвуковой диагностики ангиомиолипомы до возникновения осложнения и сопутствующей клинической симптоматики. Эхогенность ангиомиолипомы на УЗИ зависит от относительного содержания жировых масс в опухоли. Типичная ангиомиолипома представлена массами, гиперэхогенными по сравнению с остальной почечной паренхимой; в ряде случаев может отмечаться наличие акустической тени или, вдобавок к этому, гипоэхогенный ободок (подкапсульная гематома).
Для правильной и своевременной диагностики спонтанного разрыв почки или заболевания, его вызвавшего, требуется применение современных методов исследований, таких как УЗИ, МСКТ, МРТ. В первую очередь назначаются скрининговые методы — ультразвуковую диагностику, позволяющую быстро и с уверенностью поставить диагноз спонтанный разрыв почки и проводить рациональную тактику лечения. Идентификация жировых элементов в паренхиме почки при МСКТ в большинстве случаев позволяет предположить диагноз ангиомиолипомы, что должно ориентировать на органосохраняющую тактику лечения. С помощью МРТ можно определить давность кровоизлияния, выявить участки свежих кровоизлияний на фоне состоявшегося кровотечения в паранефральную клетчатку, что может определить показания к экстренной операции.
Описание препаратов на Занятии № 01,02
ЗАНЯТИЕ № 2 НЕКРОЗ. АПОПТОЗ.
Электронограмма №20 ИШЕМИЧЕСКИЙ ИНФАРКТ СЕЛЕЗЕНКИ
Отмечается набухание митохондрий с разрушением крипт, с появлением на них отложений кальция. Разрушение лизосом.
Микропрепарат №7 НЕКРОЗ ЭПИТЕЛИЯ ИЗВИТЫХ ПРОКСИМАЛЬНЫХ И ДИСТАЛЬНЫХ КАНАЛЬЦЕВ ПОЧКИ. ОКРАСКА ГЕМАТОКСИЛИН-ЭОЗИНОМ
Дистальные прокс канальцы без изменений. Эпителий и клубочки содержат ядра. Цитоплазма в сост коагуляции, в некоторых местах гомогенна. Наблюдается разрушение базальной мембраны (тубулорексис). Отмечается кариопикноз, кариолизис, плазморексис. Капилляры петли клубочков малокровны, а сосуды мозгового вещ-ва почки – полнокровны
Микропрепарат №6 ИШЕМИЧЕСКИЙ ИНФАРКТ ПОЧКИ. ОКРАСКА ГЕМ. – ЭОЗ.
Зона некроза представлена бесструктурными массами, окруж зоной демаркационного воспаления, представленного полнокровными сосудами с расширен просветами и полиморфно – ядерными лейкоцитами. В очаге некроза структура ткани нарушена, ядро не окрашено, с признаками кариопикноза, кариорексиса, кариолизиса.
Микропрепарат №8 НЕКРОЗ ФОЛЛИКУЛОВ ЛИМФ. УЗЛОВ (ОКР. ГЕМ.-ЭОЗ.)
В центре фолликула определяется гомогенная бесструктурная масса. По периферии единичные лимфоциты маленьких размеров (в сост кариопикноза). Отмечается множество беспорядочно расположенных глыбок форматина (кариорексис)
Микропрепарат ПАНКРЕОНЕКРОЗ (ОКР. ГЕМ.-ЭОЗ.)
Железистая ткань представлена бесструктурной массой, содерж единичные ядра в сост кариопикноза. Содерж глыбки хроматина
Микропрепарат №215 ЗОНА ИШЕМИИ В МИОКАРДЕ. ШИК- РЕАКЦИЯ.
Наличие гликогена – кардиомиоциты — малиновые участки. Отсутствие гликогена – светлые участки.
Макропрепарат ИШЕМИЧЕСКИЙ ИНФАРКТ СЕЛЕЗЕНКИ
Форма и размеры не изменены. Цвет неоднороден – в целом он буро-красный, но от ворот к периферии органа полоска 1-2 см более бледной окраски. Очаг некроза треугольной формы, плотной консистенции, основание обращено к капсуле. На капсуле в области инфаркта – шероховатые наложения фибрина. Д-з: Острый ишемический инфаркт селезенки
Макропрепарат ИНФАРКТ ГОЛОВНОГО МОЗГА. ОЧАГ СЕРОГО РАЗМЯГЧЕНИЯ.
Очаг находится в затылочной области левого полушария, сероватого цвета, неправильной формы, дряблой консистенции. Произошел из-за тромба или эмболии мозговых сосудов.
Макропрепарат ГАНГРЕНА ПАЛЬЦА СТОПЫ
Сухая гангрена. Ткани черного цвета (за счет отлож сернистого железа). Уменьшена в объеме, с хорошо выраженной зоной демаркационного воспаления.
Макропрепарат ГАНГРЕНА КИШКИ
Гангрена влажная. Утолщена стенка кишки, отечная, дряблой консистенции, черно-красного цвета. Серозная оболочка тусклая с наложениями фибрина. Тромбоз верх брыжеечной артерии.
Макропрепарат ТУБЕРКУЛЕЗ ЛИМФ. УЗЛОВ
В л/у зона казеозного (творожистого) некроза. Желтовато-серого цвета, плотной консистенции, крошащаяся.
Макропрепарат ПЕТРИФИКАТЫ В ЛЕГКОМ (при туберкулезе)
Округлой формы, белесовато-серой окраски, каменистой плотности (за счет отложения кальция)
ПРАКТИЧЕСКАЯ ЧАСТЬ. Изучить, зарисовать и обозначить перечисленные морфологические признаки
МИКРОПРЕПАРАТЫ
Изучить, зарисовать и обозначить перечисленные морфологические признаки.
1. Коагуляционный некроз мышц. Окраска гематоксилином и эозином. Глыбчатый распад и цитолиз мышечных волокон (а), строма отечна, инфильтрирована лейкоцитами, с очагами кровоизлияний (б).
2. Творожистый некроз лимфатического узла при туберкулезе. Окраска гематоксилином и эозином. В лимфатическом узле видны сливающиеся фокусы казеозного некроза (а), окруженные эпителиоидными клетками и лимфоцитами, среди которых встречаются клетки Пирогова-Лангханса (б).
3. Анемический инфаркт почки.Окраска гематоксилином и эозином. Зона некроза (а) отграничена от сохранившейся ткани почки зоной резкого полнокровия и лейкоцитарной инфильтрацией (б).
4. Анемический инфаркт селезенки.Окраска гематоксилином и эозином. В зоне некроза видна бесструктурная эозинофильная масса (а), при большом увеличении в этой зоне видны уменьшенные в размерах гиперхромные, неправильной формы ядра лимфоцитов (кариопикноз), а также множество мелких беспорядочно расположенных глыбок хроматина (кариорексис).
5. Геморрагический инфаркт легкого.Окраска гематоксилином и эозином. В зоне некроза альвеолы и межальвеолярные перегородки пропитаны кровью.
МАКРОПРЕПАРАТЫ.
1. Анемический инфаркт почки.В препарате часть почки, виден участок неправильной треугольной формы, серого цвета, с четкими границами.
Причины: спазм, тромбоз, эмболия почечных артерий.
Исход: организация, образование рубца.
2. Геморрагический инфаркт легкого. В препарате часть легкого, виден участок неправильной формы, темно-красного цвета, пониженной воздушности.
Причины: нарушение кровообращения.
Исход и осложнения: кровохарканье, дыхательная недостаточность.
3. Творожистый некроз лимфатических узлов при туберкулезе.В препарателимфатические узлы нескольких групп (паратрахеальные, бронхиальные), слегка увеличены, на разрезе лимфоидная ткань замещена бело-желтыми крошащимися некротическим массами.
Причины: микобактерии туберкулеза.
Исход: организация, петрификация.
4. Гангрена пальцев стопы (сухая). В препарате часть стопы, уменьшена в объеме, мягкие ткани истончены, кожа сухая, темно-серого цвета в виде «пергамента». Четко выражена зона демаркационного воспаления.
Причины: нарушение кровообращения при атеросклерозе сосудов нижних конечностей, при сахарном диабете.
Исход и осложнения: мутиляция, показана ампутация стопы.