У некоторых людей иногда возникает вопрос: как обмануть ЭКГ? Причем кто-то хочет добиться хорошего заключения для трудоустройства на работу, а кто-то наоборот — ухудшить, чтобы не служить в армии. Есть и другие причины побуждающие человека к преднамеренному обману не только врача, но и диагностического аппарата. Естественно, если не соблюдать рекомендации врача по подготовке к процедуре, тогда полученные результаты можно исказить, но поможет ли это добиться поставленной цели? И можно ли симулировать на ЭКГ стенокардию, аритмию, синдром РРЖ и другие заболевания?
Область применения
ЭКГ в силу доступности, безвредности, отсутствия дискомфорта подходит для обследования всех категорий населения: беременных, кормящих женщин, детей, людей пожилого возраста, тяжелобольных пациентов. С помощью процедуры можно:
- определить частоту и регулярность сердечных сокращений;
- обнаружить повреждение миокарда острой или хронической формы (ишемия, инфаркт);
- выявить нарушение обмена электролитов и внутрисердечной проводимости;
- оценить физическое состояние органа;
- обнаружить признаки внесердечных заболеваний (например, тромбоэмболии легочной артерии).
Диагностический метод ЭКГ не имеет аналогов. В комплексе с другими необходимыми анализами дает возможность быстро и объективно поставить диагноз, подобрать соответствующее лечение, включая оперативное вмешательство.
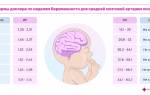
Нормы сердечного органа
Все основные значения занесены в данную таблицу и означают нормальные показатели здорового человека. Если происходят незначительные отклонения от нормы, тогда это не говорит о патологии. Причины небольших изменений в сердце, не всегда зависят от функциональности органа.
Как расшифровать кардиограмму самостоятельно
Каждому хочется расшифровать кардиограмму, еще не доходя до кабинета лечащего доктора.
Но для того, чтобы ее прочитать, необходимо знать основы строения сердечного органа и его принцип работы. Сердце состоит из 4 камер — это 2 камеры предсердия: левое и правое, а также 2 камеры желудочков: левый желудочек и правый.
Основную задачу работы органа выполняют желудочки. Камеры сердца имеют между собой перегородки, которые относительно тонкие.
Левая сторона органа и правая его сторона, также отличаются друг от друга, и имеют свои функциональные обязанности.
Нагрузка на правую сторону сердца и на левую его сторону, тоже разная.
Правый желудочек выполняет функцию обеспечения биологической жидкостью — кровоток малого круга, и это менее энергозатратная нагрузка, чем функция левого желудочка вытолкнуть поток крови в большую систему кровотока.
Левосторонний желудочек развит сильнее, чем его правый сосед, но и страдает он значительно чаще. Но не зависимо от степени нагрузки, левая сторона органа и правая сторона должны работать слаженно и ритмично.
Строение сердца не имеет однородной структуры. В нем есть элементы, которые способны сокращаться — это миокард, и элементы несократимые.
К несократимым элементам сердца относятся:
- Нервные волокна;
- Артерии;
- Клапана;
- Клетчатка жирового характера.
Все эти элементы отличаются электрической проводимостью импульса и ответа на него.
Разновидности ЭКГ сердца
Существует несколько видов ЭКГ сердца, благодаря которым можно оценить работу сердечной мышцы в различных условиях и состояниях.
Классическая электрокардиография
Проводится 5-10 минут и позволяет изучить состояние сердца на момент процедуры. С ее помощью определяют размеры камер, частоту сердечного ритма, проводимость сердечной мышцы, оценивают кровоснабжение миокарда в состоянии покоя. Однако многие сердечные патологии проявляются только во время сна или физической нагрузки, поэтому выявить их на коротком приеме кардиолога крайне затруднительно.
Холтеровский мониторинг (Холтер ЭКГ)
Сложное, углубленное исследование, обеспечивающее непрерывную запись параметров работы сердечной мышцы на протяжении 24-72 часов или до 10 суток (при необходимости). Запись осуществляется специальным прибором, который носят с собой на ремне или поясе. Электроды крепятся к поверхности кожи в определенных местах. После чего человек ведет обычную жизнь (работает, совершает прогулки). При этом он отмечает в блокноте, когда испытывает боль в области сердца, принимает лекарства, приступает к активным физическим нагрузкам. Полученные данные пересматриваются и корректируются врачом, после чего он делает выводы и назначает лечение.
Интересно! Существуют портативные аппараты, которые имплантируют под кожу в районе сердца, чтобы записывать информацию в течение года.
Результаты показания
После того, как получен результат изучения сердечного органа, проводится его расшифровка.
В результат электрокардиографического изучения входит несколько составляющих:
- Сегменты — ST, а также QRST и TP — это расстояние, которое отмечается между зубцами, расположенными поблизости;
- Зубцы — R, QS, T, P — это углы, которые имеют острую форму, и также имеют направление вниз;
- Интервал PQ — это промежуток, который включает зубцы и сегменты. В интервалы входит временной промежуток прохождения импульса от желудочков до камеры предсердия.
Зубцы на записи электрокардиограммы обозначаются буквами: P, Q, R, S, T, U.
Каждая буква зубцов — это положение в отделах сердечного органа:
- Р — деполярность предсердий миокарда;
- QRS — желудочковая деполярность;
- Т — желудочковая реполяризация;
- Зубец U, который является маловыраженным, указывает на процесс реполяризации участков желудочкового отдела проводящей системы.
Пути, по которым движутся разряды, обозначаются на кардиограмме в 12 отведениях. При расшифровке необходимо знать, какие отведения за что отвечают.
Отведения стандартные:
- 1 — первое отведение;
- 2 — второе:
- 3 — третье;
- AVL — это аналог отведения №1;
- AVF — это аналог отведения № 3;
- AVR — отображение в зеркальном формате всех трёх отведений.
Отведения грудного типа (это точки, которые находятся на левой стороне грудины в районе сердечного органа):
Значение каждого отведения регистрирует ход электрического импульса сквозь определенное место сердечного органа.
Благодаря каждому отведению можно зафиксировать следующую информацию:
- Обозначается сердечная ось — это когда электрическая ось органа совмещается с анатомической сердечной осью (обозначаются четкие границы расположения в грудине сердца);
- Структура стенок камер предсердий и камер желудочков, а также их толщина;
- Характер и сила кровотока в миокарде;
- Определяется ритм синусовый и не возникает ли перебоев в синусовом узле;
- Нет ли отклонения параметров прохождения импульсов по проводным путям органа.
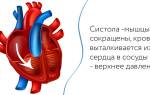
По результатам проведенного анализа, доктор кардиолог может увидеть силу возбуждения миокарда и определить временной отрезок, за который проходит систола.
В каких случаях назначается ЭКГ
Плановое обследование показано всем пациентам, госпитализируемым в отделение больницы. Внеплановую и экстренную электрокардиографию проводят при развитии или при подозрении на повреждение миокарда любого характера (токсического, воспалительного, ишемического).
Прямыми показаниями к ЭКГ являются:
- метаболический синдром;
- нестабильность сердцебиения;
- болезни сердечно-сосудистой системы хронической формы;
- нарушение кровообращения;
- изменения структуры миокарда;
- эндокринные заболевания;
- ревматизм;
- контроль работы кардиостимулятора;
- патологии органов дыхания хронического характера;
- подготовка к операции.
Медицинскими показаниями для ЭКГ служат:
- периодические боли в груди, спине, шее;
- одышка и затрудненное дыхание как в спокойном состоянии, так и после физических нагрузок;
- повышенное кровяное давление;
- отечность нижних конечностей, постоянная слабость, обмороки;
- ранее перенесенный инсульт/инфаркт миокарда;
- возраст старше 40 лет (ежегодно).
Беременным женщинам электрокардиографию проводят при постановке на учет, а также при наличии тревожных симптомов (обморочные состояния, приступы головокружения, перепады кровяного давления).
Сделать ЭКГ иногда рекомендуют в следующих ситуациях:
- диспансеризация (поступление в детский сад, школу, среднее и высшее учебное заведение);
- профилактический осмотр;
- перед экзаменом на получение водительских прав;
- выдача справки для посещения бассейна и занятий активными видами спорта;
- оформление на санаторное лечение.
У процедуры нет противопоказаний, кроме пациентов с деформацией грудной клетки, гнойными ранами и воспалительными заболеваниями кожных покровов в области грудного отдела.
Холтер
На пациента, чаще всего на пояс, в специальном чехле крепят холтер и накладывают электроды. Врачи часто употребляют фразу “повесить холтер” или “сделать “холтер”, имея в виду то, что прибор будет использоваться в течение 24 часов, амбулаторно, в обычных для пациента условиях жизни – дома, на работе, во время ночного сна. Пациентов просят прибор не мочить, а в остальном вести привычный образ жизни.
Такой процесс снятия показаний называется холтеровским мониторированием, названный в честь американского ученого-исследователя Нормана Дж. Холтера, впервые применившего в 1961 году эту методику.
Зачем нужен холтер?
Казалось бы, зачем нужен холтер, если можно просто пойти к врачу и снять ЭКГ? Часто у людей, имеющих проблемы со здоровьем сердца, возникает такая ситуация: есть жалобы, но они возникают тогда, когда нет возможности сразу обратиться к врачу – вечером, ночью, во время каких-то событий.
Человек на следующий день идет в поликлинику, ему снимают ЭКГ, но не обнаруживают никаких отклонений.
Почему такое может произойти? Потому что стандартная электрокардиограмма – это запись, подобная “моментальному снимку”, на котором зафиксирована сердечная деятельность за короткий временной промежуток.
Обычная ЭКГ фиксирует лишь несколько сокращений миокарда: от трех до двадцати – в зависимости от кардиографа, применяющегося для этой цели.
Тогда как сердце сокращается за сутки около 100 тысяч раз! Холтер регистрирует ЭКГ в течение суток, и ни одно сердечное сокращение за этот период не останется без внимания прибора, ведь электрокардиограмма записывается непрерывно. Холтер делает доступной для анализа ту информацию о состоянии здоровья сердца пациента, которая не может быть получена за время короткого визита к врачу, и в этом состоит важнейшая диагностическая ценность этого прибора.
Затем холтер снимают с пациента, и с помощью специальной компьютерной программы, обрабатывающей полученные данные, выявляют и анализируют все имеющие место быть виды нарушений ритма сердца, безболевые и болевые приступы ишемии миокарда и пр.
Холтер – это прибор, позволяющий провести как точную диагностику сердечных болезней, так и помогает значительно более эффективно лечить сердечно-сосудистые заболевания – гипертонию, атеросклероз, инфаркт, миокардиты.
Суточное мониторирование, которое предложил Холтер – это процедура, выявляющая практически все возможные нарушения сердечной деятельности, проявившиеся в течение суток, что невозможно сделать с помощью других методов кардиологической диагностики, применяющихся в настоящее время.
Холтеровское мониторирование – простая и безопасная процедура. Для того чтобы его провести, потребуется два визита к врачу. В первый визит холтер программируют и устанавливают на пациента, эта процедура занимает не более четверти часа. Через сутки холтер нужно будет снять и провести анализ его записей.
На эти действия врачу обычно требуется примерно полчаса или час – в более сложных случаях. Современные клиники часто предлагают провести холтеровское мониторирование у пациента дома: все необходимые визиты совершает сам врач.
Это, безусловно, очень удобно, особенно в случае если исследование требуется пожилому малоподвижному человеку.
Как обмануть холтер?
Очень часто пациенты призывного возраста пытаются обмануть холтер, бегая без устали по лестнице и доводя себя до полнейшего изнеможения, имитируя тахикардию. Но тех кто зашел сюда в надежде узнать как обмануть холтер, спешу расстроить – суточные мониторы АД и ЭКГ Meditech оборудованы специальными датчиками, которые вкупе с опытным доктором всегда распознают симулянтов.
Когда нужен холтер?
Холтеровское мониторирование может быть показано пациенту, если:
- есть жалобы, являющиеся следствием нарушения сердечного ритма (сердцебиение, головокружение, потеря сознания);
- требуется диагностика ишемической болезни сердца;
- необходимо профилактически наблюдать за пациентами с угрожающими ишемиями и аритмиями;
- нужно оценить эффективность проводимого лечения;
- присутствует гипертензия “белого халата”;
- впервые выявлена артериальная гипертензия, и нужно обследовать сердце с целью решить – начинать ли медикаментозную терапию;
- выявлен факт хронической конституциональной гипотензии;
- диагностирована гипертензия средней и тяжелой степени тяжести, резистентная к ранее проводившемуся лечению.
Кроме этого, применять холтер желательно, если у пациента есть врожденные пороки сердца, как неоперированные, так и оперированные, в случае перенесения им инфаркта миокарда; для оценки работы кардиостимулятора; во всех случаях острой и хронической сердечной недостаточности. Нелишней будет процедура холтеровского мониторирования для людей с избыточной массой тела (страдающих ожирением), с заболеваниями эндокринной системы.
Как подготовиться к мониторированию по холтеру?
Если пациенту предстоит носить холтер, то в течение суток, в которые будет проводиться исследование, он должен жить своей обычной жизнью – работать, отдыхать, встречаться с людьми, выполнять свои обычные физические нагрузки.
Некоторые доктора, устанавливая холтер своим пациентам, просят их вести дневник активности в течение суток обследования. В этом дневнике должно быть зафиксировано все, что влияет на сердечную деятельность: сон, прием лекарств, движения и т.д. Это не всегда нужно.
Во-первых, потому, что неусыпное внимание к процессу со стороны пациента может сказаться на достоверности результата (человек будет думать только о том, что там показывает холтер в случае того или иного его действия).
А, во-вторых, современный холтер может иметь встроенный датчик, фиксирующий физическую активность пациента, по данным которого можно определить, в какой момент пациент спал, а в какой, например, бегал в парке. Во время анализа эти моменты уточняются.
Современный холтер регистрирует не только электрокардиограмму, но проводят актиграфию (это и есть фиксирование физической активности пациента) и контролирует артериальное давление.
Программное обеспечение, с помощью которого проводится анализ показателей, которые зарегистрировал холтер, позволяет эффективно и быстро выявлять как нарушения сердечного ритма, так и получать наглядную картину того, как вегетативная нервная система регулирует работу сердца.
В процессе холтеровского мониторирования никаких особенных действий предпринимать не нужно. Надо только помнить, что холтер – это сложный дорогостоящий электронный прибор, и отношение к нему должно быть соответствующим. Это значит:
- холтер нельзя мочить – принимать с ним ванну, душ, купаться в открытых водоемах;
- нельзя подвергать холтер воздействию низких и высоких температур (например, не ходить в баню в день исследования);
- нужно оберегать прибор от ударов, воздействия вибраций. Желательно на время холтеровского мониторирования исключить контакты с агрессивной бытовой химией, особенно той, что содержит кислоты.
Кроме этого, очень нежелательны тяжелые длительные физические нагрузки, так как, во-первых, они могут исказить результаты исследования, а во-вторых, из-за повышенного отделения пота могут отклеиться электроды.
Пациенту, который носит холтер, рекомендуется не находиться рядом с трансформаторными будками, мощными линиями электропередач. А также близко подходить к работающей электрической бытовой и медицинской аппаратуре.
Во время исследования лучше отдавать предпочтение хлопчатобумажному нижнему белью и избегать ношения одежды из синтетических и шелковых тканей, которая может накапливать статическое электричество.
Холтер – это медицинский прибор, с помощью которого проводится суточное мониторирование деятельности сердца – важное и серьезное исследование, актуальность которого в наши дни неоспорима.
Как подготовиться к процедуре, как она проводится, кто делает расшифровку
Особой подготовки электрокардиография не требует. Пациент может пройти обследование в любое время. Перед посещением кабинета функциональной диагностики нужно позаботиться о своем внешнем виде, так как придется обнажить грудь, предплечья и голени, к которым крепятся электроды.
Важно! Перед проведением обследования не рекомендуется переедать, курить, волноваться, посещать спортзал или бегать, употреблять алкоголь, кофе, энергетики.
Снятие ЭКГ выглядит следующим образом: пациент освобождает от одежды необходимые участки тела и укладывается на кушетку. Врач или медсестра обезжиривает кожу специальным средством (либо водой), чтобы «присоски» лучше контактировали с телом, накладывает электроды, включает прибор и делает запись. С полученными результатами и предварительной расшифровкой пациент отправляется к лечащему врачу.