Гипертоничекая болезнь – это заболевание, ведущим симптомом которого является стойкое повышение артериального давления, обусловленное нервно – функциональным нарушением сосудистого тонуса.
Причины эссенциальной гипертензии
- Хроническое перенапряжение ЦНС
- Нервно – психические травмы
- Наследственная предрасположенность
Способствующие факторы
- Нарушение функций эндокриннных желез (гипоталамуса, гипофиза)
- Курение
- Употребление в пищу большого количества соли
- Особенности профессии, требующие большой ответственности
- Недостаточный сон
- Злоупотребление алкоголем
- Гиподинамия
- Возраст – мужчины старше 55 лет, женщины старше 65 лет
- Ожирение
- Сахарный диабет
Осложнения гипертонической болезни
- Нарушение мозгового кровообращения (инсульт)
- Острая и хроническая сердечная недостаточность
- Инфаркт миокарда
- Почечная недостаточность
- Нарушения сердечного ритма
- Поражение сосудов сетчатки глаза
- Гипертонический криз.
Гипертонический криз – внезапное повышение артериального давления, сопровождающееся нарушениями вегетативной нервной системы, усилением всех симптомов болезни, расстройством коронарного , мозгового, почечного кровообращения и повышением артериального давления до индивидуальных высоких цифр.
Основные принципы правильного измерения артериального давления
- Пациент должен ровно сидеть, предплечье – лежать горизонтально, плечо – находиться под тупым углом как к туловищу, так и к предплечью
- Измерение должно проводиться не ранее, чем через 2 минуты после того, как пациент занял указанную позу и расслабился
- Все измерения должны проводиться на одной и той же руке, указанной в медицинской карте пациента
- Ширина манжеты должна составлять примерно 1/3 длины плеча
- Нижний конец манжеты должен находиться на расстоянии 2,5 см от локтевой впадины
- Измерение должно проводиться в тихом помещении
- Воздух в манжету накачивается на величину, примерно на 20 мм рт. ст. превышающую систолическое давление; давление в манжете снижается со скоростью 2 – 4 мм рт. ст. в секунду
Принципы лечения гипертонической болезни
1.Нефармакологические методы
- Отказ от курения или снижение числа выкуренных сигарет
- Снижение массы тела
- Уменьшение потребления соли до 5 – 6 г/сут.
- Ограничение потребления жидкости до 1,2 л/сут.
- Повышение потребление калия до 120 мг/сут.
- Увеличение потребления кальция до 800 – 1200 мг/сут.
- Повышенное потребление магния
- Повышенное потребление растительной клетчатки до 24 мг/сут.
- Повышенное потребление полноценного белка
- Витамин С в дозе 500 мг/сут.
- Уменьшение потребления кофеина
- Увеличение физической активности
- Создание оптимальных условий труда и быта
- Нормализация сна
- Фитотерапия
2. Фармакологические методы
- Диуретики (фуросемид, спироналоктон, верошпирон, индапамин)
- В – блокаторы (атенолол, тенормин, анаприлин)
- Антагонисты кальция (нифедипин, верапамил)
- Ингибиторы АПФ (каптоприл, эналаприл, лизиноприл)
Сестринский процесс при гипертонической болезни
Введение
Артериальная гипертензия это повышение давления крови в артериях в результате усиления работы сердца или увеличения периферического сопротивления либо сочетание этих факторов. Различают первичную (эссенциальную) и вторичную артериальную гипертензию.
Гипертоническая болезнь, или эссенциальная гипертония, — это повышение АД не связанное с органическим поражением регулирующих его органов и систем. В основе развития ГБ лежит нарушение сложного механизма, регулирующего давление крови в физиологических условиях.
По данным обследования репрезентативной выборки (1993 г.), стандартизованная по возрасту распространенность АГ (>140/90 мм рт. ст.) в России составляет среди мужчин 39,2%, а среди женщин — 41,1%. Женщины лучше, чем мужчины, информированы о наличии у них заболевания (58,9% против 37,1%), чаще лечатся (46,7% против 21,6%), в том числе эффективно (17,5% против 5,7%). У мужчин и женщин отмечается отчетливое увеличение АГ с возрастом. До 40 лет АГ чаще наблюдается у мужчин, после 50 лет — у женщин.
При развитии гипертонической болезни можно выделить три звена:
- центральное — нарушение соотношения процессов возбуждения и торможения центральной нервной системы;
- повышенная продукция прессорных веществ (норадреналин, альдостерон, ренин, ангиотензин) и уменьшение депрессорных влияний;
- тоническое сокращение артерий с наклонностью к спазму и ишемии органов.
Этиология
Наследственная отягощенность является наиболее доказанным фактором риска и хорошо выявляется у родственников больного близкой степени родства (особое значение имеет наличие ГБ у матерей больных). Речь идет, в частности, о полиморфизме гена АПФ, а также о патологии клеточных мембран. Этот фактор не обязательно приводит к возникновению ГБ. По-видимому, генетическая предрасположенность реализуется через воздействие внешних факторов.
У лиц с избыточной массой тела АД выше. Эпидемиологические исследования убедительно показали прямую корреляцию между массой тела и величиной АД. При избыточной массе тела риск развития ГБ увеличивается в 2-6 раз (индекс Кетле, представляющий собой отношение массы тела к росту, превышает 25; окружность талии >85см у женщин и >98см у мужчин). С фактором избыточной массы тела связывают более частое развитие ГБ в индустриально развитых странах.
Метаболический синдром (синдром X), характеризующийся ожирением особого типа (андроидное), резистентностью к инсулину, гиперинсулинемией, нарушением липидного обмена (низкий уровень липопротеидов высокой плотности — ЛПВП — положительно коррелирует с повышением АД).
Потребление алкоголя. САД и ДАД у лиц, ежедневно потребляющих алкоголь, соответственно на 6,6 и 4,7 мм рт.ст. выше, нежели у лиц, употребляющих алкоголь лишь 1 раз в неделю.
Потребление соли. Во многих экспериментальных, клинических и эпидемиологических исследованиях показана связь между высотой АД и ежедневным потреблением поваренной соли.
Физическая активность. Улиц, ведущих сидячий образ жизни, вероятность развития АГ на 20-50% выше, чем у физически активных людей.
Психосоциальный стресс. Установлено, что острая стрессорная нагрузка приводит к повышению АД. Предполагается, что и длительный хронический стресс так же ведет к развитию ГБ. Вероятно, имеют большое значение и особенности личности больного.
Клиника
Центральным симптомом гипертонической болезни является повышение АД, от 140/90 мм рт. ст. и выше.
Основные жалобы: головные боли, головокружение, нарушение зрения, боли в области сердца, сердцебиение. Жалобы у больных могут отсутствовать. Для заболевания характерно волнообразное течение, когда периоды ухудшения сменяются периодами относительного благополучия.
В стадии функциональных расстройств (I стадия) жалобы на головные боли (чаще в конце дня), временами головокружение, плохой сон. Артериальное давление повышается непостоянно, обычно это связано с волнением или переутомлением (140—160/905—100 мм рт. ст.).
Во второй стадии.
Жалобы на постоянные головные боли локализующиеся в затылочной области. У пациентов плохой сон, головокружения. АД стойко повышено. Появляются приступы болей в сердце.
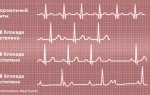
При гипертонической болезни второй стадии на ЭКГ появляются признаки гипертрофии левого желудочка сердца и недостаточности питания миокарда.
При гипертонической болезни третьей стадиипоражаются различные органы, в первую очередь мозг, сердце и почки. АД стойко повышено (более 200/110 мм рт. ст.). Чаще развиваются осложнения.
Гипертонический криз — внезапное повышение АД, сопровождающееся нарушениями вегетативной нервной системы, усилением расстройств мозгового, коронарного, почечного кровообращения и повышением АД до индивидуально высоких цифр.
Различают кризы I и II типов.
Криз I типавозникает в I стадию ГБ и сопровождается нейровегетативной симптоматикой.
Криз II типабывает во II и III стадии ГБ.
Симптомы криза:
- резчайшая головная боль
- преходящие нарушения зрения
- слуха (оглушенность)
- боли в сердце
- спутанность сознания
- тошнота
- рвота.
Криз осложняется инфарктом миокарда, инсультом. Факторы, провоцирующие развитие кризов: психоэмоциональные стрессы, физическая нагрузка, внезапная отмена антигипертензивных средств, применение контрацептивов, гипогликемия, климакс и др.
Доброкачественный вариант развития ГБхарактеризуется медленным прогрессированием, изменения в органах находятся на стадии стабилизации АД. Лечение эффективно. Осложнения развиваются только на поздних стадиях. Определение степеней риска см. в таблице.
Злокачественный вариантгипертонической болезни характеризуется быстрым течением, высоким артериальным давлением, особенно диастолическим, быстрым развитием почечной недостаточности и мозговых нарушений. Достаточно рано появляются изменения артерий глазного дна с очагами некроза вокруг соска зрительного нерва, слепота. Злокачественная форма гипертонической болезни может закончиться летально при отсутствии лечения.
Диагностика
Диагностика ГБ и обследование пациентов с АГ проводится в строгой последовательности, отвечая определенным задачам:
— определение стабильности повышения АД и его степени;
— исключение симптоматической АГ или идентификация ее формы;
— выявление наличия других факторов риска сердечно-сосудистых заболеваний и клинических состояний, которые могут повлиять на прогноз и лечение, а также отнесение больного к той или иной группе риска ;
— определение наличия поражений «органов-мишеней» и оценку их тяжести.
Согласно международным критериям ВОЗ-МОГ 1999 года, АГ определяется как состояние, при котором АДс составляет 140 мм рт. ст. или выше и/или АДд — 90 мм. рт. ст. или выше у лиц, которые не получающих антигипертензивную терапию.
ГБ подразделяют на первичную, когда ГБ и связанные с ней симптомы составляют ядро клинической картины и объединяются в самостоятельную нозологическую форму (мигрень, головная боль напряжения, кластерная ГБ), и вторичную, когда она становится следствием очевидных или маскированных патологических процессов.
Среди первичных ГБ наиболее распространенными формами являются головная боль напряжения (ГБН) и мигрень (М).
У больного с впервые выявленной АГ необходим тщательный сбор анамнеза, который должен включать: — длительность существования АГ и уровни повышения АД в анамнезе, а также результаты применявшегося ранее лечения антигипертензивными средствами, наличие в анамнезе гипертонических кризов.
Дополнительное обследование:
- OAK— увеличение эритроцитов, гемоглобина.
- БАК— гиперлипидемия (вследствие атеросклероза).
- ОАМ— протеинурия, цилиндрурия (при ХПН).
- Проба по Зимницкому— изогипостенурия (при ХПН).
- ЭКГ — признаки гипертрофии левого желудочка.
- УЗИ сердца— увеличение стенки левого желудочка.
- Осмотр глазного дна— сужение артерий, расширение вен, кровоизлияния, отек соска зрительного нерва.
Лечение
Лечение I стадии ГБ проводится, как правило, немедикаментозными методами,которые могут применяться на любой стадии болезни. Используется гипонатриевая диета, нормализуется масса тела (разгрузочные диеты), ограничение приема алкоголя, отказ от курения, постоянные физические нагрузки, иглорефлексотерапия рациональная психотерапия, иглорефлексотерапия, физиотерапевтическое лечение, фитотерапия.
Если нет эффекта от немедикаментозного лечения в течение 6 месяцев, применяют медикаментозное лечение, которое назначается ступенчато (начинают с одного препарата, а принеэффективности — комбинация лекарств).
У больных I и II стадии ведущая роль в лечении принадлежит систематической медикаментозной терапии, которая должна носить комплексный характер. Вместе с тем необходимо систематически выполнять и профилактические мероприятия, среди которых существенное место занимал средства физической культуры.
Требуется длительная гипотензивная терапия индивидуальными поддерживающими дозами, У пожилых пациентов АД снижается постепенно, так как быстрое снижение ухудшает мозговое и коронарное кровообращение. Снижать АД надо до 140/90 мм рт.ст. или до величин ниже исходных на 15%. Нельзя резко прекращать лечение, начинать лечение следует с известных лекарств.
Из множества групп лекарственных средств гипотензивного действия практическое применение получили 4 группы: β-адреноблокаторы (пропранолол, атенолол), диуретики (гипотиазид, индапамид, урегит, верошпирон, арифон), антагонисты кальция (нифедипин, адалат, верапамил, амлодипин) ингибиторы АПФ (каптоприл, эналаприл, сандоприл и др.).
Сестринский процесс при гипертонической болезни
Мероприятия по изменению образа жизни рекомендуются всем больным, в том числе и получающим медикаментозную терапию, особенно при наличии тех или иных факторов риска. Они позволяют:
снизить АД; уменьшить потребность в антигипертензивных препаратах и максимально повысить их эффективность; благоприятно повлиять на другие имеющиеся факторы риска; осуществить первичную профилактику ГБ и снизить риск сопутствующих сердечно-сосудистых расстройств на уровне популяций.
Немедикаментозные методы включают в себя:
- отказ от курения;
- снижение и/или нормализацию массы тела (достижения ИМТ < 25 кг/м2);
- снижение потребления алкогольных напитков менее 30 г алкоголя в сутки у мужчин и менее 20 г/сут у женщин;
- увеличение физических нагрузок (регулярные аэробные (динамические) физические нагрузки по 30-40 минут не менее 4-х раз в неделю);
- снижение потребления поваренной соли до 5 г/сутки;
- комплексное изменение режима питания (увеличение употребления растительной пищи, уменьшение употребления насыщенных жиров, увеличение в рационе калия, кальция, содержащихся в овощах, фруктах, зерновых, и магния, содержащегося в молочных продуктах).
Целевым уровнем АД является уровень АД менее 140 и 90 мм рт ст . У больных сахарным диабетом необходимо снижать АД ниже 130/85 мм рт. ст, при ХПН с протеинурией более 1г/сутки ниже 125/75 мм рт ст. Достижение целевого АД должно быть постепенным и хорошо переносимым пациентом. Чем выше абсолютный риск, тем большее значение имеет достижение целевого уровня АД. В отношении сопутствующих АГ других сопутствующих факторов риска также рекомендуется добиваться их эффективного контроля, по возможности нормализации соответствующих показателей (таблица 5. Целевые значения факторов риска).
Достижение и поддержание целевых уровней АД требует длительного наблюдения с контролем за соблюдением рекомендаций по изменению образа жизни, регулярностью антигипертензивной терапии и ее коррекцией в зависимости от эффективности и переносимости лечения. При динамическом наблюдении решающее значение имеет достижение индивидуального контакта между больным и медсестрой, система обучения пациентов, повышающая восприимчивость больного к лечению.
В условиях стационара весь процесс реабилитации строится по трем двигательным режимам: постельный: строгий, расширенный; палатный (полупостельный); свободный.
Во время расширенного постельного режима решаются следующие задачи: улучшение нервно-психического статуса больного; постепенное повышение адаптации организма к физической нагрузке; снижение сосудистого тонуса; активизация функции сердечно-сосудистой системы путем тренировки интра- и экстракардиальных факторов кровообращения.
На этапе палатного (полупостельного) режима решаются следующие задачи: устранение психической подавленности больного; улучшение адаптации сердечно-сосудистой системы к возрастающим нагрузкам путем строго дозированной тренировки; улучшение периферического кровообращения, устранение застойных явлений; обучение правильному дыханию и психической саморегуляции.
В период свободного режима решаются задачи улучшения функционального состояния центральной нервной системы и ее регуляторных механизмов; повышения общего тонуса организма, приспособляемости сердечно-сосудистой и дыхательной систем и всего организма к различным физическим нагрузкам; укрепления миокарда; улучшения обменных процессов в организме.
Этот двигательный режим в условиях стационара отличается наибольшей двигательной активностью. Больному разрешается свободно ходить по отделению, рекомендуется ходить по лестнице (в пределах трех этажей) с паузами для отдыха и дыхательными упражнениями
При гипертоническом кризе
применяются лазикс в/в, нитроглицерин, клофелин или коринфар, нифедипин — 1 табл. под язык. При отсутствии эффекта — эуфиллин в/в, лабетолол в/в. Парентеральное лечение назначается врачом.
Следует помнить, что снижать АД надо медленно, в течение 1 часа, при быстром снижении может развиться острая сердечно-сосудистая недостаточность, особенно у пожилых. Поэтому после 60 лет гипотензивные препараты вводятся только внутримышечно.
Лечение гипертонической болезни проводят длительное время и отменяют гипотензивные препараты только в том случае, когда наблюдается стабилизация артериального давления до желаемого уровня в течение долгого времени (решает отмену — врач).
| Проблемы пациента | Цели | Сестринские вмешательства | Оценка эффектив-
ности СП (производится по истечению срока поставлен- ной цели |
||
| к/ с | д/с | план | мотивация | ||
| Основные: — повышение АД | Добиться постепенно-го снижения АД к концу первых суток | Добиться стабилиза-ции показателей АД к 10 дню (к выписке) | 1.Обеспечить физический и психологический покой 2. Посадить больного или перевести его в горизонтальное положение с приподнятым головным концом 3. Обеспечить доступ свежего воздуха 4. Поставить горчичник на обл. затылка и икроножных мышц 5. Контролировать состояние пациента, измерять АД чз каждые30 минут до нормализации АД 6. Выполнять все назначения врача: контролировать регулярный прием гипотензивных препаратов 7. Обучить пациента измерению АД | Для эффектив ности ечения С целью уменьшения притока крови к гол. мозгу и сердцу Для обогащен. воздуха кислородом Для снижения АД Для своевр. оказания неотложной помощи в случае возник. осложнений | К концу первых суток АД снижено – цель достигнута К 10 дню АД держалось на стабильном уровне – цель достигнута |
| — головные боли, головокруже-ние, шум в ушах | Пац-т отметит уменьшение гол. болей и головок- ружение к концу з-х суток | Пациент не будет жаловаться на гол. боли и головок- ружение к моменту выписки | 1. Обеспечить физический и психический покой 2. Обеспечить прием лек. Препаратов, назначенных врачом. 3. При наличии головокружений сопровождать пациента 4. Обеспечить частое проветривание палат. | К 3 суткам у пациента головные боли отсутствуют – цель достигнута В момент выписки пациент не жалуется на головные боли- цель достигнута | |
| Сопутствующие — нарушение сна | В пределах 7 дней пациент сможет засыпать и спать без пробуждения в течение 4-6 часов, в случае необходимости с помощью снотворного | К моменту выписки из стационара пациент сможет спать от 6 до 7 часов непрерыв-но без приема снотворн-ых средств | 1. Наблюдать за сном пациента, оценить нарушения сна. 2. Отвлекать пациента от сна в течение дня (что способствует ночному сну) 3.Убеждать, что все виды пищи, напитков, содержащие кофеин исключены из диеты пациента, в том числе чай, кофе. 4. Предпринять меры, помогающие пациенту уснуть, н.р: растирание спины, теплые ванны, проветривание палаты перед сном, теплые нестимулирующие напитки (молоко), тихая музыка, релаксирующие упражнения. 5. Установить определенный час отхода ко сну и не допускать нарушения этого графика. 6. Убедить пациента, что если ему что-нибудь понадобится, он получит необходимую помощь. 7. По назначению врача давать пациенту снотворные средства | Первые 5 дней пациент спал с помощью снотворных, с 6 дня стал засыпать без них – цель достигнута. | |
| — рвота | Уменьшить выражен- ность рвоты к концу 3-х суток | Рвота не будет беспо- коить пациента | 1. Обеспечить пациента всем необходимым (таз, лоток) для рвотных масс, полотенце, жидкость для полоскания рта, если потребуется 2. Избегать обезвоживания организма (давать питье) 3. Создать физический и психический покой, устранить яркий свет, шум. 4. Давать противорвот- ные средства по назначению врача. | На 2-й день пациент уже не жалуется на рвоту – цель достигнута | |
| — раздражите льность, тревожное состояние | Уменьшить раздражительность и тревожное состояние пациента в течение 6 дней | К выписке пациент не будет раздражительным | 1. Создавать спокойную обстановку. 2. Чаще беседовать с пациентом на различные темы. 3. Вселять уверенность в благоприятный исход заболевания 4. Обеспечить прием успокаивающих средств(н-ка валерьяны, пустырника) по назначению врача 5. Обучать пациента методам расслабления. | К 6 дню пациент стал менее раздражительным, тревожное состояние не беспокоит пациента – цель достигнута. | |
| Потенциальные — возмож- ность развития осложнений; — не эффек- тивность приема гипотензив- ных средств. | Предуп- редить развитие осложне- ний и прогресси- рования заболева- ния | 1. Проводить беседы: А) о значении соблюдения режима труда, отдыха, диеты – с ограничением соли и жидкости. Б) о влияния курения и приема алкоголя на повышение АД В) о значении систематического приема гипотензивных препаратов и периодического посещения врача. |
Заключение
Гипертоническая болезнь — это хроническое заболевание, поражающее различные системы организма, характеризующееся повышением артериального давления выше нормы, наиболее распространенное заболевание сердечно-сосудистой системы.
Установлено, что страдающие гипертонической болезнью составляют 15 — 20% взрослого населения по данным различных эпидемиологических исследований. ГБ довольно часто приводит к инвалидности и смерти. В основе заболевания лежит артериальная гипертензия.
Артериальная гипертензия является одним из главных факторов риска развития ИБС, мозгового инсульта и других заболеваний.
Первичная профилактика гипертонической болезнью заключается в профилактике этиологических факторов риска.
Вторичная профилактика — диспансеризация пациентов с гипертонической болезнью. Осматриваются и обследуются пациенты не реже 1 раза в год.
Основной целью лечения больного ГБ является достижение максимальной степени снижения общего риска сердечно-сосудистой заболеваемости и смертности. Это предполагает воздействие на все выявленные обратимые факторы риска, такие как курение, высокий уровень холестерина и диабет, соответствующее лечение сопутствующих заболеваний, равно как и коррекцию самого по себе повышенного АД.
Целевым уровнем АД является уровень АД менее 140 и 90 мм рт ст . У больных сахарным диабетом необходимо снижать АД ниже 130/85 мм рт. ст, при ХПН с протеинурией более 1г/сутки ниже 125/75 мм рт ст. Достижение целевого АД должно быть постепенным и хорошо переносимым пациентом.
Сестринские вмешательства при гипертоническом кризе
- Вызвать врача через посредника
- Придать пациенту положение в постели с возвышенным изголовьем
- Расстегнуть стесняющую одежду
- Обеспечить доступ свежего воздуха
- Измерить артериальное давление, пульс и частоту дыхательных движений
- Поставить горчичники на затылок и икроножные мышцы, пиявки на сосцевидные отростки, применить горячие ножные ванны
- Приготовить к приходу врача: шприцы, капельную систему, гипотензивные средства(25% р-р сульфата магния, 1% р-р дибазола, 2% р-р папаверина гидрохлорида, 0,01% р-р клофеллина, 5% р-р пентамина), 0,9% физраствор, успокаивающие средства(р-р реланиума 2,0), мочегонные средства(р-р лазикса 2,0), бронхолитики(2,4% р-р эуфиллина)
- Выполнить назначения врача
- Продолжать каждые 15 минут контролировать гемодинамические показатели и об изменениях сообщать врачу
Реабилитация при атеросклерозе
Если у вас нет времени круглосуточно следить за состоянием здоровья пожилого человека, советуем вам обеспечить ему надлежащий уход и оформить в дом престарелых «Родительская усадьба» в Иркутске. Наши специалисты смогут оказать необходимую всеобъемлющую помощь людям, больным атеросклерозом и другими сердечно-сосудистыми заболеваниями, обеспечат круглосуточный контроль и бережную заботу о пожилом человеке.
Штат сотрудников пансионата для пожилых людей в Иркутске имеет большой опыт работы с пенсионерами, имеющими различные заболевания. Они смогут помочь людям с атеросклерозом восстановиться, вовремя принять назначенные лекарства, посещать занятия по физической культуре. Реабилитация после атеросклероза и упражнения для ЛФК подбираются для каждого пациента строго индивидуально. Мы сможем оказать нашим подопечным необходимую помощь в реабилитационный период и устранить риски возникновения осложнений. Чаще всего в возрасте 60+ развивается атеросклероз нижних конечностей. Болезнь приводит к непроводимости сосудов и некрозу тканей. Избавиться от тромбоза можно не только при помощи медикаментов, но и при помощи операции. В нашем пансионате сиделки оказывают помощь при атеросклерозе нижних конечностей, а также пожилым людям после операции.
Сестринский уход при атеросклерозе
Каким образом смогут помочь больному пожилому человеку наши сиделки и сестры милосердия? Грамотные сотрудники пансионата тщательно следят за тем, чтобы пациент выполнял все рекомендации лечащего врача, вовремя принимал лекарства и сообщал при первых симптомах недомогания. Естественно, что при атеросклерозе есть свои особенности сестринского ухода, о которых осведомлены наши сотрудники.
Ситуационная задача
Пациентка Н. , 52 лет, доставлена в приёмное отделение больницы бригадой скорой помощи с жалобами на резкую головную боль, сердцебиение, выраженную одышку с затруднённым вдохом, приступ удушья, боли в области сердца, чувство страха смерти.
При объективном обследовании выявлено: пациентка беспокойна, кожные покровы бледные, отмечается акроцианоз, выражение лица испуганное, АД – 260/140 мм рт. ст. , ЧДД – 32 дыхания в минуту, ЧСС – 110 ударов в минуту, тоны сердца приглушены, ритмичные, в месте проекции клапана аорты отмечается акцент 2 тона
Что включает уход за больным с атеросклерозом?
- Помощь с осуществлением гигиенических процедур: умывание, чистка зубов, купание, стрижка волос и ногтей.
- Если пациент является лежачим больным, требуется особый уход, в том числе кормление, ежедневная смена белья, подгузников, уток, соблюдение чистоты, профилактика пролежней и многое другое.
- Глажка, стирка и регулярная смена белья и одежды.
- Уборка и проветривание комнат.
- Сопровождение на прогулку.
- Подготовка к обследованию.
- Контроль за состоянием здоровья.
Очень важна при уходе за больным с атеросклерозом психологическая помощь и поддержка со стороны работников пансионата. Забота, внимание и вежливое участное отношение творят чудеса. Пациенты быстро идут на поправку, их состояние не ухудшается, а входит в ремиссию, настроение нормализуется. Сиделки обязательно объясняют пациенту, почему так важно соблюдать предписания врача и придерживаться диеты. Такое отношение как нельзя лучше способствует выздоровлению.